Bản tin sức khỏe 11/12

Sáng nay, bạn đã xem tin y tế chưa nhỉ? Cùng eDoctor bỏ ra ít phút điểm danh những tin tức sức y tế, sức khỏe nổi bật bạn nhé!
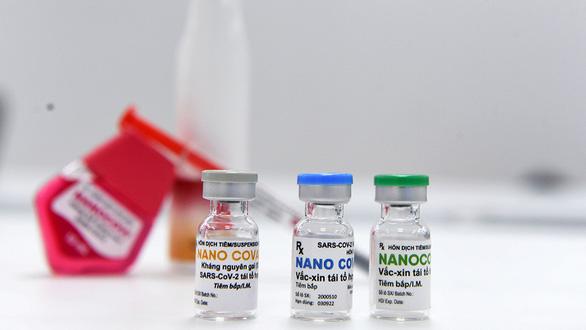
Bắt đầu thử nghiệm vắc xin COVID-19 Việt Nam, dự kiến 120.000 đồng/mũi
Sáng nay 10-12, lễ khởi động nghiên cứu lâm sàng vắc xin ngừa COVID-19 do Công ty Nanogen, Việt Nam nghiên cứu phát triển đã diễn ra tại Học viện Quân y, Hà Nội.
30 người đã đăng ký tiêm thử ngay trong 1 giờ đầu tiên. Nhóm nghiên cứu vẫn đang tiếp tục thu tuyển người tình nguyện tham gia tiêm thử.
Ông Hồ Nhân, chủ tịch HĐQT kiêm tổng Giám đốc Công ty Nanogen, cho biết vắc xin Nanocovax là vắc xin tái tổ hợp protein S, là đoạn gai của virus SARS-CoV-2, với 4 loại liều lượng 25 mcg, 50mcg, 75mcg, 100mcg.
Qua thử nghiệm trên chuột nhắt trắng, chuột hamster, khỉ và thỏ, kết quả cho thấy vắc xin đảm bảo về độ an toàn. Về tính miễn dịch, ông Nhân cho biết đã thử tại Viện Vệ sinh dịch tễ trung ương, tạo ra thụ thể ACE2 giống người trên chuột hamster, tiêm 2 mũi vắc xin rồi bơm virus vào chuột đối chứng và chuột đã tiêm vắc xin.
Kết quả chuột đã tiêm vắc xin tăng cân nặng, ăn uống bình thường, chuột không tiêm vắc xin bị bệnh rõ rệt. Khi lấy mẫu, chuột tiêm vắc xin âm tính, chuột không tiêm dương tính COVID-19.
Thanh Hóa ghép thành công 2 ca thận
Sáng nay (ngày 10/12), 2 cặp ghép thận ở Bệnh viện Đa khoa tỉnh Thanh Hóa đã được xuất viện. Một cặp người nhận có hiệu giá kháng thể cao và một cặp khác nhóm máu Rh (nhóm máu hiếm, Rh-).
Cặp ghép thận thứ nhất, người hiến thận là bố Trịnh Xuân L. (59 tuổi). Người nhận thận là con gái Trịnh Thị P. (37 tuổi), thôn Yên Tuần, xã Trường Giang, huyện Nông Cống. Người nhận bị suy thận mạn phải chạy thận chu kì 3 lần/tuần từ tháng 3/2020.
Ngoài ra, bệnh nhân có nhiễm viêm gan virus B. Sau thời gian điều trị 3 tháng, bệnh nhân có kết quả xét nghiệm virus viêm gan B ở ngưỡng cho phép ghép thận. Điều đặc biệt ở cặp ghép này là người nhận thận có hiệu giá kháng thể cao (87%).
Theo kinh nghiệm của các chuyên gia đầu ngành trong lĩnh vực ghép tạng, việc triển khai ghép thận cho bệnh nhân có hiệu giá kháng thể cao như trường hợp bệnh nhân P. ở một bệnh viện tuyến tỉnh là một việc tương đối khó khăn. Để ca ghép thành công, cần phải chuẩn bị kỹ lưỡng về nhân lực, hậu cần và cần tiên lượng trước tất cả các kịch bản có thể xảy ra sau ghép.
Cặp ghép thận thứ hai, người hiến thận là chị Hà Thị L. (52 tuổi), có nhóm máu A, Rh (+), người nhận thận là con trai Đỗ Xuân V. (27 tuổi), tiền sử phát hiện suy thận tháng từ tháng 6/2020 và chạy thận nhân tạo chu kì 3 lần/tuần. Điều đặc biệt ở cặp ghép này là người hiến thận mang nhóm máu A, Rh (+), còn người nhận thận mang nhóm máu A, Rh (-).
Cả hai bên thận của người hiến đều có hai động mạch, gồm một động mạch chính và một động mạch phụ, đây là thách thức rất lớn đối với kíp phẫu thuật.
Ông Sỹ cho biết, đối với trường hợp này, việc chờ đợi người có cùng nhóm máu A, Rh(-) để ghép cho bệnh nhân V. là điều dường như không thể vì đây là nhóm máu hiếm, chỉ khoảng 0,1% dân số Việt Nam mang nhóm máu này.
Để tiến hành ghép thận cho ca này và chuẩn bị cho tình huống xấu nhất có thể xảy ra, Trung tâm Huyết học và Truyền máu Bệnh viện đã nhanh chóng huy động nguồn máu hiến từ những thành viên trong "Câu lạc bộ những người mang nhóm máu hiếm Rh(-)" tại Thanh Hóa để truyền cho bệnh nhân trong trường hợp cần thiết.
Với sự chuẩn bị chu đáo về nhân lực, trang thiết bị, ca phẫu thuật ghép thận của bệnh nhân diễn ra theo dự kiến.
Bộ Y tế triển khai sử dụng phần mềm xây dựng thực đơn cân bằng dinh dưỡng
Theo đó, thực hiện Quyết định số 4976/QĐ-BYT ngày 30 tháng 11 năm 2020 của Bộ trưởng Bộ Y tế về việc ban hành Phần mềm “Xây dựng thực đơn cân bằng dinh dưỡng cho phụ nữ mang thai, bà mẹ cho con bú và trẻ em từ 7 tháng đến 60 tháng tuổi” sử dụng tại các cơ sở y tế trong phạm vi toàn quốc, kể cả y tế ngoài công lập, y tế các Bộ/ngành và tại cộng đồng.
Mục đích nhằm góp phần chăm sóc sức khỏe phụ nữ mang thai, bà mẹ cho con bú và trẻ em từ 7 tháng đến 60 tháng tuổi toàn diện hơn, từ đó cải thiện tình trạng dinh dưỡng và sức khỏe cho bà mẹ và trẻ em tại Việt Nam.
Phần mềm cung cấp cho người dùng nội dung tư vấn dinh dưỡng, sức khỏe, chế độ ăn phù hợp theo nhu cầu dinh dưỡng khuyến nghị và các thông tin bổ ích khác dành cho mẹ/bé dưới dạng các bài viết, video...
Đặc biệt trong phần mềm có Ngân hàng thực đơn rất dồi dào, người dùng lựa chọn thực đơn phù hợp cho mẹ và bé thuộc các giai đoạn, vùng miền khác nhau.
Người dùng có thể xem các thông tin liên quan đến từng món ăn trong thực đơn như:
- Thông tin dinh dưỡng
- Nguyên liệu
- Giá
- Công thức chế biến
- Thay đổi món ăn
- Thay nguyên liệu khác để thực đơn phù hợp hơn với nhu cầu cá nhân nhưng vẫn đảm bảo thực đơn cân bằng dinh dưỡng...
Phần mềm được đăng tải trên website chương trình dinh dưỡng bà mẹ và trẻ em và được sử dụng miễn phí tại các địa chỉ:
Trang thông tin của Vụ Sức khỏe Bà mẹ - Trẻ em tại địa chỉ:
- http//mch.moh.gov.vn
- pages/dinh-duong-me-be.html.
Bộ Y tế hướng dẫn các cơ sở y tế trong phạm vi toàn quốc về việc triển khai và sử dụng phần mềm.
Trong quá trình triển khai và sử dụng phần mềm, nếu cần hỗ trợ, đơn vị liên hệ về Bộ Y tế: (Vụ Sức khỏe Bà mẹ -Trẻ em, Bộ Y tế, số 138A Giảng Võ, Hà Nội, điện thoại: 0246273315 và Chương trình email: [email protected]; điện thoại: 0283.911.7199) để được hướng dẫn và hỗ trợ kịp thời.
Hơn 3 tiếng mổ lấy khối u 4,5kg như bà bầu 8 tháng
Ngày 10-12, Bệnh viện đa khoa Đồng Nai cho hay vừa phẫu thuật lấy ra khối u "khủng" ở vùng hạ vị cho bà N.T.L.T. (61 tuổi, ngụ huyện Tân Phú). Trước đó, bà T. nhập viện trong tình trạng mệt mỏi, khó thở, bụng chướng to như bầu 8 tháng…
Bác sĩ đã cho bệnh nhân siêu âm, chụp CT, phát hiện tại vùng hạ vị của bệnh nhân có một khối u rất lớn nghi u buồng trứng.
Bác sĩ Lê Đức Nhân, trưởng khoa ung bướu Bệnh viện đa khoa Đồng Nai, cho biết sau khi tiếp nhận bệnh nhân, bệnh viện đã hội chẩn với tuyến trên và đưa ra quyết định phẫu thuật lấy khối u ra ngoài.
Tuy nhiên, do khối u kích thước quá lớn, dính sát ruột, niệu quản, gây ảnh hưởng đến thận và một số bộ phận khác trong cơ thể nên quá trình phẫu thuật gặp nhiều khó khăn. Kíp mổ bao gồm các bác sĩ của khoa ung bướu và khoa ngoại tổng quát tỉ mẩn từng chút một.
Sau hơn 3 tiếng ca mổ đã thành công, bác sĩ lấy ra khối u nặng hơn 4,5kg cho bệnh nhân. Ngoài ra, bác sĩ còn lấy mẫu tế bào từ khối u làm xét nghiệm xem đây là khối u lành tính hay ác tính để có hướng điều trị phù hợp.
Theo bác sĩ Nhân, đây là một trong những bệnh nhân có khối u lớn nhất điều trị tại khoa. Trường hợp này nếu không sớm phẫu thuật lấy khối u ra sẽ gây nguy hiểm cho bệnh nhân. Bởi khối u lớn gây chèn ép dẫn đến suy thận, ăn uống khó khăn, mệ1t mỏi và suy kiệt.
"Hiện sức khỏe bệnh nhân đã ổn định, tỉnh táo và đang tiếp tục được theo dõi tại khoa" - bác sĩ Nhân nói.
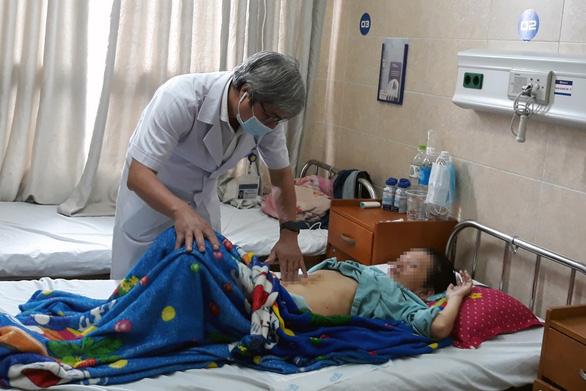
Nhiễm trùng do dùng nước mắm chữa bỏng
Bé trai 31 tháng tuổi, ngã vào nồi nước sôi, người nhà đổ nước mắm và rượu lên người con định làm dịu vết bỏng.
Sau đó, bé càng thêm đau đớn, vết bỏng, loét nặng hơn. Gia đình đưa bé đến Bệnh viện Sản Nhi Nghệ An, ngày 9/11. Bác sĩ Thái Văn Bình, Trưởng khoa Chấn thương chỉnh hình - Bỏng, cho biết bé bị bỏng 50% thân và tay chân.
Người nhà bôi nước mắm và rượu vào vết bỏng khiến vết thương bị bào mòn, nhiễm trùng thêm.
Theo bác sĩ Bình, lớp da ở vùng bị bỏng rất mỏng và yếu. Nguyên tắc chung để xử lý ban đầu vết bỏng là xả ngay nước lạnh bình thường (tuyệt đối không dùng nước đá) vào vết bỏng trong 15-20 phút để làm giảm nhiệt độ bề mặt của da, ngăn chặn bỏng trở nên nặng, tổn thương sâu hơn lớp biểu bì dưới da.
Sau đó, đắp chỗ bỏng bằng gạc hoặc khăn bông thấm nước lạnh để bớt đau. Nếu vết bỏng nhẹ, bỏng phần bề mặt, mua thuốc theo hướng dẫn của bác sĩ và tự điều trị ở nhà. Trường hợp vết bỏng nặng, sưng rộp, nóng rát, tổn thương sâu dưới da, cần đến bệnh viện để chữa trị kịp thời.
Tuyệt đối không ngâm rửa vết bỏng trong nước đá hay chà xát bằng đá lạnh. Vùng da bị bỏng quá lạnh sẽ gây ra hiện tượng co mạch máu, làm tình trạng bỏng trở nên nặng nề hơn.
Không nên dùng các loại thuốc mỡ, dầu, nước mắm, rượu, lá cây... hoặc bất kỳ chất nào thoa vào vùng bị bỏng.
Tác dụng của những cách xử lý này chưa được chứng minh, trong khi đó biến chứng để lại nặng nề vì dễ gây nhiễm trùng, hoại tử. Không làm xước vết bỏng, làm vỡ các nốt phồng rộp, dễ bị nhiễm trùng, để lại sẹo rất mất thẩm mỹ.
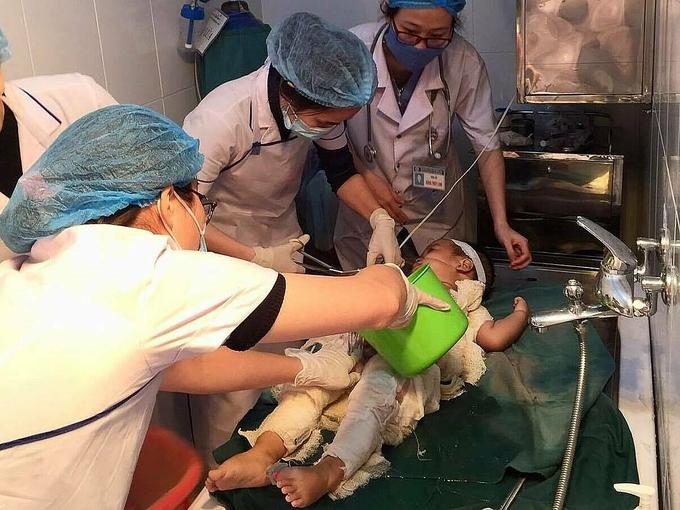
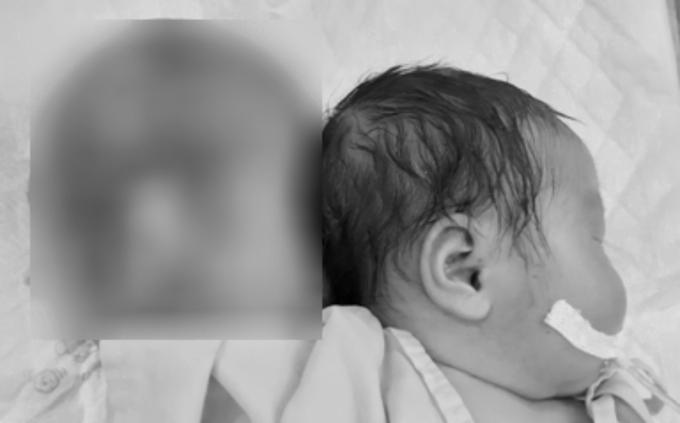
Bé trai mang khối u to như chiếc đầu thứ hai
Ngày 10/12, các bác sĩ Bệnh viện Nhi đồng 1, cho biết bé bị dị tật bẩm sinh thoát vị não.
Bé trai chào đời bằng phương pháp sinh mổ, tại một bệnh viện ở Đồng Tháp hồi cuối tháng 11.
Bé nặng 3,7 kg, bao gồm cả khối u khổng lồ kích thước 10 x 12 x 9 cm sau đầu. Hình ảnh siêu âm và CT cho thấy bệnh nhi bị khuyết xương sọ.
Túi thoát vị lớn qua lỗ khuyết sọ chứa dịch và nhu mô não đã xuất huyết hoại tử bên trong. Các bác sĩ khoa Ngoại Thần kinh đã cẩn trọng cắt bỏ toàn bộ khối u, trả lại cơ thể bình thường cho trẻ.